Tachicardie ventricolari (TV)
Indice dell'articolo
Che cosa sono le tachicardie ventricolari?
Le tachicardie ventricolari (TV) sono un ritmo cardiaco accelerato che origina dai ventricoli, è definita come una serie di ≥ 3 battiti ventricolari consecutivi a una frequenza ≥ 120 battiti per minuto (bpm). Le TV può originare sia del ventricolo destro che da ventricolo sinistro, e possono occorrere sia in cuori strutturalmente sani, che in presenza di cardiopatia strutturale.
Quali sono le cause delle tachicardie ventricolari?
La maggior parte delle tachicardie ventricolari sono legate alla presenza di una cardiopatia, sia una cardiopatia strutturale, che una canalopatia. Le cardiopatie strutturali più frequentemente responsabili delle tachicardie ventricolari sono:
- pregresso infarto miocardico (la “cicatrice” del muscolo cardiaco e dovuta la riduzione del flusso sanguineo in una determinata area del cuore a seguito della occlusione di un vaso coronarico)
- cardiomiopatia dilatativa primaria (condizione generalmente su base genetica che provoca una disfunzione del muscolo cardiaco)
- malattia aritmogena del ventricolo destro (condizione geneticamente determinata in cui il muscolo cardiaco viene parzialmente sostituito da grasso e “cicatrice” senza che vi sia una alterazione del flusso sanguigno)
- miocardite cronica (infiammazione del cuore, spesso di origine virale, che guarisce lasciando una “cicatrice”)
- cardiomiopatia ipertrofica (malattia geneticamente determinata in cui tutto o parte del cuore si ispessisce in maniera abnorme)
- difetti congeniti della struttura del cuore (ad esempio tetralogia di Fallot) sottoposti o meno a correzione cardiochirurgica
Le canalopatie più frequentemente associate a tachicardie ventricolari sono le seguenti:
- Sindrome di Brugada
- Sindrome del QT lungo
- Sindrome del QT corto
- Tachicardia ventricolare polimorfa catecolaminergica.
Le tachicardie ventricolari “idiopatiche” non sono invece legate ad una malattia cardiaca diagnosticabile con le indagini attualmente a disposizione.
Come vengono classificate le tachicardie ventricolari?
Le tachicardie ventricolari vengono classificante in base alla durata, alla morfologia, e alla tollerabilità da parte del paziente.
In base alla durata, vengono classificate come:
- tachicardia ventricolare non sostenuta (TVNS): durata inferiore a 30 secondi;
- tachicardia ventricolare sostenuta (TVS): durata maggiore di 30 secondi i
In base alla morfologia, le tachicardie ventricolari vengono distinte in:
- tachicardia ventricolare monomorfa: tutti i battiti della tachicardia hanno la stessa morfologia;
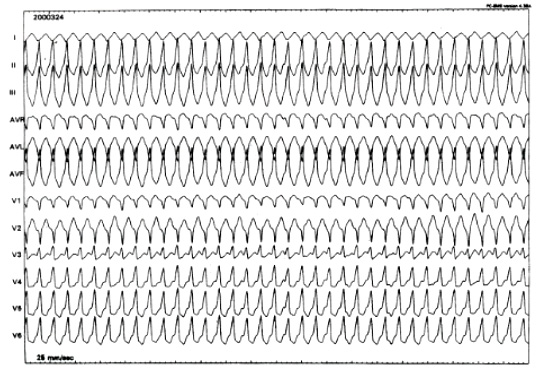
- tachicardia ventricolare polimorfa: i battiti di tachicardia hanno multiple morfologie, in particolare hanno una morfologia detta torsione di punta, in quanto la polarità dei complessi è variabile nei cicli successivi.
Inoltre, sempre in base alla morfologia le tachicardie ventricolari possono essere distinte in:
- tachicardie ventricolari a morfologia tipo blocco di branca sinistro (BBSx), che originano generalmente a livello del ventricolo destro
- tachicardie ventricolari a morfologia tipo blocco di branca destro (BBDx), che originano generalmente a livello del ventricolo sinistro
In base alla tollerabilità emodinamica, le tachicardie ventricolari vengono definite;
- tachicardia ventricolare tollerata: il paziente lamenta solo palpitazioni, ma rimane cosciente;
- tachicardia non tollerata: il paziente inizia a lamentare palpitazioni, rapidamente avverte estrema debolezza e poi perde coscienza (sincope).
La capacità del paziente di sopportare la tachicardia senza svenire o senza avvertire mancanza di fiato (tolleranza emodinamica) dipende da due fattori: la frequenza cardiaca durante la tachicardia e la funzionalità ventricolare sinistra. Se in condizioni normali il cuore si contrae bene possono essere sopportate anche frequenze elevate; se invece il cuore è in condizioni funzionali scadenti bastano frequenze cardiache poco elevate per causare disturbi.
Nel caso di tachicardie ventricolari non tollerate è necessario un rapido intervento esterno, o farmacologico o elettrico, per interrompere l’aritmia.
Quali sono i meccanismo che provoca le tachicardie ventricolari?
I meccanismi principali sono tre: anormale automatismo, attività “triggered” dipendente da post-depolarizzazione precoce e tardiva, anormale conduzione dell’impulso e circuiti di rientro.
1) Automatismo aumentato. Alcune cellule del sistema di conduzione His-Purkinje possiedono la proprietà dell’automatismo, cioè allo uno spontaneo declino del potenziale di membrana (depolarizzazione) durante la diastole, si verifica l’innesco del potenziale d’azione una volta raggiunta una determinata differenza di potenziale soglia. Ciò permette a queste cellule di comportarsi come pacemaker sussidiario in caso di difetto dell’automatismo a livello del nodo del seno. L’automatismo di tali cellule è influenzato dal sistema neurovegetativo e da determinate condizioni condizioni patologiche, ad esempio in presenza di ischemia. Talvolta anche cellule del miocardio possono presentare un anormale automatismo. Più raramente le tachicardie ventricolari derivano da focolai ventricolari che generano impulsi elettrici accelerati. Le tachicardie focali possono originare dal ventricolo destro o dal ventricolo sinistro e se si ritiene che il meccanismo sia in qualche modo legato al sistema di conduzione intraventricolare, si parla in questi casi di “tachicardia fascicolare”.
2) Triggered activity. L’aritmia è innescata da anomale depolarizzazioni della membrana cellulare nella parte finale del potenziale d’azione (fase 3) dette post-depolarizzazioni precoci (early afterdepolarizations, EAD) o durante la ripolarizzazione diastolica (fase 4) dette post-depolarizzazioni tardive (delayed afterdepolarizations, DAD).
Le post-depolarizzazioni precoci (EAD) sono legate a prolungamento della durata del potenziale d’azione, e possono essere provocate da effetti tossici farmacologici o da stretching delle cellule dovuto a scompenso cardiaco, oppure sono provocate in cellule animali o umane da mutazioni delle molecole costituenti i canali di membrana del sodio, del potassio o del calcio. Le post-depolarizzazioni tardive (DAD) sono causate, sia in cellule di Purkinje sia del miocardio di lavoro, da un accumulo di calcio intracellulare durante la diastole. Sono state studiate in modelli animali sfruttando la tossicità da farmaci e la stimolazione simpatica, oppure utilizzando individui con difetti genetici del recettore della ryanodina.
Questo meccanismo di aritmogenesi è generalmente reputato la causa delle tachicardie ventricolari nelle canalopatie (sindrome di Brugada, sindrome del QT lungo, etc), e le tachicardie sono più spesso polimorfe tipo Torsione di punta e possono risolversi spontaneamente oppure andare incontro a degenerazione in fibrillazione ventricolare.
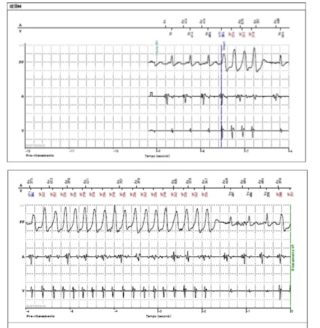
Esempio di tachicardia ventricolare non sostenuta in paziente affetto da sindrome di Brugada portatore di ICD
3) Circuiti di Rientro. Il circuito di rientro consente a un singolo impulso elettrico di continuare indefinitamente a circolare nelle camere ventricolari, tali circuiti possono essere dovuti a cause sconosciute (idiopatiche) oppure a malattie cardiache che provocano lesioni cicatriziali a livello miocardico, come ad esempio dopo infarto miocardico. I circuiti di rientro possono avere varia forma, circolari, a 8, o più complessi, e dimensione, sia a livello di poche cellule (microrientro), sia a livelli più ampi del tessuto muscolare (macrorientro). La condizione per il verificarsi di questi circuiti è la presenza di un rallentamento della velocità di conduzione in una branca del circuito e di un blocco di conduzione unidirezionale nell’altra branca del circuito. In questo modo il fronte d’onda, che attraversa la prima branca (ma è bloccato nella seconda) è più corto della lunghezza del circuito di rientro (la lunghezza d’onda del fronte è data dalla velocità di conduzione x il periodo refrattario). Esso viene condotto in via retrograda nella seconda branca nella quale vi è il blocco di conduzione unidirezionale anterogrado.
Le tachicardie ventricolari che originano da circuiti di rientro sono più spesso monomorfe (sia con morfologia tipo BBSx che BBDx a seconda della localizzazione del circuito di rientro). Le aritmie basate su circuito di rientro sono generalmente più facilmente inducibili mediante lo studio elettrofisiologico, e sono più facilmente trattabile mediante ablazione transcatetere con radiofrequenza
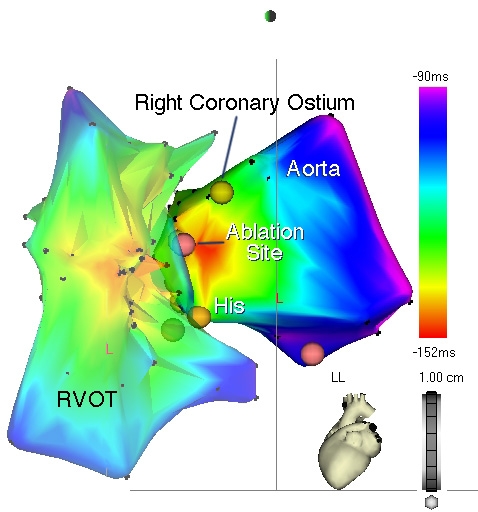
Una delle più frequenti cause di tachicardia ventricolare è costituita dalla tachicardia ventricolare ad origine dal tratto di efflusso del ventricolo destro (RVOT). Essa è di tipo focale, e tipicamente indotta dallo sforzo, e raramente degenera in fibrillazione ventricolare. Dalla medesima regione può originare anche una frequente extrasistolia ventricolare monomorfa con morfologia tipo BBSx ad asse elettrico ventricolare.
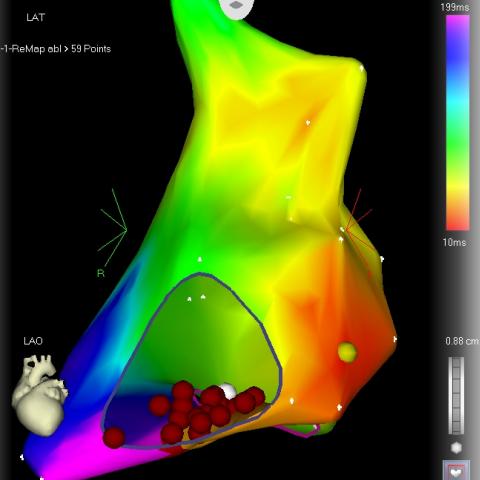
Una causa frequente di tachicardia ventricolare basata su circuiti di rientro è dovuta alla presenza di un precedente infarto. In questo caso il circuito è determinato dalla cicatrice infartuale e la tachicardia è quasi invariabilmente localizzata a livello del ventricolo sinistro. Analogamente, in caso di cardiomiopatia ipertrofica, le tachicardie ventricolari hanno spesso origine da circuiti di rientro localizzati a livello settale o dell’area di localizzazione dell’ipertrofia a livello del ventricolo sinistro.
Tachicardie ventricolari a carico del ventricolo destro sono a volte presenti aree in cui il muscolo normale viene sostituito da grasso o tessuto fibroso, in caso di “cardiopatia (o displasia) aritmogena del ventricolo destro”, in quanto queste aree sostitutive si comportano come le cicatrici infartuali e possono causare tachicardie ventricolari.
Qual è il trattamento della tachicardie ventricolari?
I trattamenti possibili comprendono: farmaci antiaritmici, ablazione transcatetere e/o, nei casi a piu’ alto rischio di tachicardie ventricolari sostenute o di degenerazione in fibrillazione ventricolari, e in tutti di prevenzione secondarie è necessario l’impianto del defibrillatore.