Sincope
Che cos’è la sincope?
Si definisce “sincope” una perdita di coscienza caratterizzata da insorgenza improvvisa, breve durata e recupero spontaneo e generalmente completo della coscienza. L’esordio della sincope può essere improvviso, oppure preceduto da sintomi premonitori (detti “prodromi”) come capogiri, sudorazione, nausea, astenia. La sincope è un sintomo di frequente riscontro nella pratica clinica ed è responsabile circa dell’1-3% degli accessi in pronto soccorso.
Quali sono le cause della sincope?
Il meccanismo che provoca la sincope è una transitoria riduzione della perfusione cerebrale, dovuta una riduzione del flusso sanguineo (ovvero della “gettata sistolica”). Tale riduzione
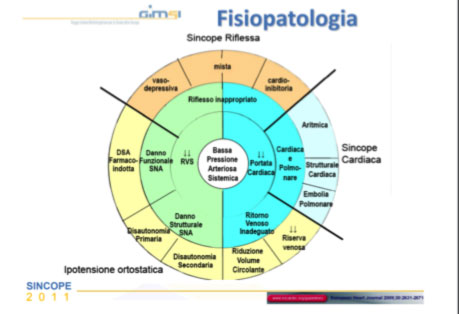
L’improvvisa sincope può avere cause diverse, e le recenti “Linee Guida sulla Sincope” della “European Society of Cardiology” del 2018, identifica tre principali classi eziologiche:
- sincope neuromediata (o riflessa o vaso-vagale)
- sincope da ipotensione ortostatica
- sincope cardiaca
Mentre la sincope neuromediata e la sincope da ipotensione ortostatiche sono in genere benigne, la sincope cardiaca è spesso associata a una cardiopatia e ha in genere una prognosi peggiore, e può rivelarsi anche fatale.
Che cos’è la sincope nuromediata (o vaso-vagale o riflessa)?
La sincope neuro-mediata (o vasovagale o riflessa) deriva da un’anomalia transitoria nel funzionamento del sistema nervoso autonomo, deputato al regolamento della pressione arteriosa e della frequenza cardiaca. Le sincopi neuromediate sono le più frequenti nella popolazione generale, colpiscono soprattutto i giovani e sono un disturbo benigno. Se molto frequente può tuttavia creare situazioni rischiose per il paziente o per altre persone, ad esempio durante la guida. Il meccanismo patogenetico dipende da una attivazione vagale intensa che stimola dei recettori cardiaci che causano rallentamento della frequenza cardiaca e ipotensione con insorgenza della sincope.
Spesso la sincope neuromediata si instaura durante situazioni tipiche, come lo stare in piedi in luoghi affollati o caldi, dopo forti emozioni, o anche durante la minzione. La “terapia” più efficace consiste nel cercare di prevenire quelle situazioni che spesso portano a sincope, e nell’imparare a riconoscere i sintomi premonitori, assumendo quindi la posizione seduta o sdraiandosi per prevenire la completa perdita di coscienza. In alcuni casi si possono utilizzano i beta-bloccanti a basso dosaggio o i farmaci aminofillinici, anche se non esiste una vera e propria indicazione.
Che cos’è la sincope da ipotensione ortostatica (o posturale)?
La sincope da ipotensione ortostatica (o posturale) dipende da un’eccessiva caduta della pressione arteriosa, quando si assume la posizione eretta. La definizione accettata è una caduta di sistolica > 20 mmHg, 10 mmHg di diastolica, o entrambi. Spesso la sincope è preceduta da prodromi quali debolezza, obnubilamento, vertigini, confusione o visione offuscata si verificano entro pochi minuti dall’assunzione della stazione eretta e scompaiono rapidamente stando distesi. L’esercizio o un pasto pesante possono accentuare i sintomi.
Le cause più frequenti di ipotensione ortostatica acuta comprendono una riduzione del volume palsmatico (ipovolemia), l’utilizzo di farmaci (soprattutto ipotensivi), il riposo prolungato a letto, variazioni legate all’età nella regolazione della pressione arteriosa, la disfunzione autonomica (ad esempio nel morbo di Parkinson o nel diabete mellito).
Anche l’ipotensione ortostatica postprandiale è frequente, e può essere causata dalla risposta insulinica a pasti ricchi di carboidrati e al sequestro di sangue nel tratto gastrointestinale, ed è peggiorata dall’assunzione di alcol.
La sincope da ipotensione ortostatico è più frequente nel paziente anziano, e i problemi principali sono legati agli effetti della caduta, cioè al trauma cranico o a una frattura del bacino o del femore, che possono accompagnarsi a una sincope che insorga in posizione eretta.
Alcuni accorgimenti possono ridurre il rischio sincope ortostatica, quali bere molta acqua e assicurarsi un corretto apporto di sale, ridurre i farmaci ipotensivi, evitare di rimanere a lungo in piedi senza muoversi, cercare di passare dalla posizione seduta a quella eretta con calma, evitando movimenti bruschi, dedicarsi a una costante attività fisica
Che cos’è la sincope cardiaca?
La sincope cardiaca è dovuta da una brusca riduzione della portata cardiaca, dovuta a aritmie cardiache (bradiaritmie e tachiaritmie) o da malattia strutturale cardiaca (infarto miocardico, cardiomiopatia ipertrofica, valvulopatie, mixoma atriale, o tamponamento cardiaco) o vascolare (come embolia polmonare, dissecazione aortica, o anomalie congegnita delle coronarie)
Tra le cause aritmiche si identificano le forme dovute a bradiaritmie, come la sindrome bradi-tachi, i blocchi della conduzione atrio-ventricolare, il malfunzionamento dei dispositivi cardiaci impiantabili, o una bradicardia anche indotta da farmaci
Tra le cause aritmiche dovute a tachiaritmie, ci sono tachiaritmie sopraventricolari (incluso la fibrillazione atriale e le tachicardie parossistiche sopraventricolari) e le tachicardie ventricolari e la fibrillazione ventricolari, dovute a malattie elettriche primarie cardiache (dette canalopatie, tra cui la sindrome di Brugada, la sindrome del QT lungo, la tachicardia ventricolare catecolaminergica), oppure dovute a cardiopatia ischemica acuta o cronica o a cardiomiopatie aritmiche (cardiopatia aritmogema del ventricolo destro, cardiomiopatia ipertrofica, cardiopatia dilatativa, etc).
La sincope cardiaca più spesso richiede di un trattamento d’urgenza, con necessità di condurre il paziente in pronto soccorso, dato che in alcuni casi mette il paziente a rischio di morte improvvisa.
Nel caso di sospetta sincope cardiaca è necessario un iter diagnostico approfondito, e nel caso di diagnosi di sincope aritmica, può essere necessario l’utilizzo di farmaci antiaritmici, oppure l’impianto di un pacemaker, o di un defibrillatore, o procedure con eventuale ablazione transcatetere dell’aritmia cardiaca.
Come viene effettuata la diagnosi di sincope?
I pazienti con sincope, secondo le recenti linee guida della European Society of Cardiology del 2018, devono essere sottoposti ad accurata anamnesi, esame obiettivo, alla misurazione della pressione arteriosa in posizione sdraiata ed eretta e a ECG a 12 derivazioni.
L’anamnesi dovrà indagare le condizioni precedenti la sincope, quelle legate all’insorgenza della sincope e le sue modalità, il termine della sincope e gli eventuali disturbi che permangono dopo la ripresa della coscienza, la storia di precedenti patologie cardiache, metaboliche e neurologiche e la ricorrenza della sincope, cioè il tempo dal primo episodio e il numero degli episodi. La valutazione iniziale, se ben condotta, consente di accertare l’eziologia della sincope in circa la metà dei casi.
L’esame obiettivo deve includere la rilevazione dei seguenti parametri:
- la pressione arteriosa
- ECG 12 derivazioni
- i polsi arteriosi
- l’obiettività cardiaca
- l’obiettività addominale e quella neurologica.
In caso di sospetta sincope cardiaca, la diagnosi dovrà essere confermata con test strumentali specifici come:
- ecocardiogramma
- test da sforzo
- monitoraggio ECG Holter prolungato
- loop-recorder impiantabile
- studio elettrofisiologico
- test provocativi farmacologici
- risonanza magnetica
- eventuali test genetici
Nel caso di sincopi ricorrenti di sospetta origine neuromediata è indicata l’esecuzione del Tilt test con prove di valutazione del sistema nervoso autonomo.
Hai avuto una sincope e hai bisogno di una visita o un ricovero? clicca qui
ESC Guideline Management of Syncope 2018 |
